În lume, la fiecare 100 de locuitori, de la 6 la 40 sunt infectați cu papilomavirusul uman, în funcție de regiune și grupă de vârstă. Se crede că 90% dintre oameni se confruntă cu aceasta în timpul vieții, dar mulți se vindecă singuri. Cu toate acestea, în unele cazuri, HPV poate duce la consecințe tragice. Vă spunem de unde provine acest virus, cum să-l tratăm, de ce este atât de important să faceți controale regulate și să nu uitați de prevenție.
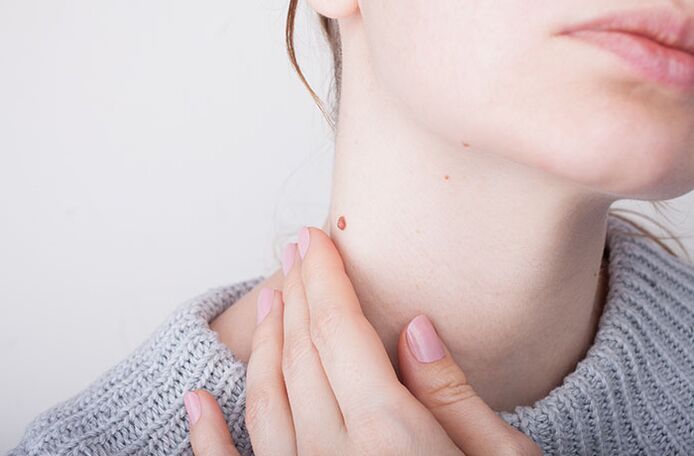
Ce este papilomavirusul uman
HPV înseamnă virusul papiloma uman. Se rădăcinează în straturile profunde ale pielii, iar reproducerea sa se realizează în straturile superioare ale epiteliului. Captând celula, virusul perturbă mecanismul normal de diviziune a acesteia. Ca urmare, apar neoplasme. Puteti vedea cum arata in fotografie.
Tipuri de HPV
Cu papilomavirusul uman, este foarte important să se determine tipul acestuia. Datorită genotipării HPV, se face o predicție a bolii viitoare. Dacă există mai mulți viruși, atunci boala evoluează nefavorabil.
În funcție de manifestările lor, virusurile sunt împărțite în următoarele genotipuri, indicate în tabel:
tip HPV |
Impact asupra organismului |
|---|---|
1, 2, 3, 4, 53 și 44 |
provoacă apariția negilor pe tălpile picioarelor și sunt sigure din punct de vedere oncologic |
10, 28 și 49 |
provoacă formarea verucilor plate |
21 și 27 |
provoacă creșterea verucilor comune pe piele (rar pe membranele mucoase) |
6, 11, 13, 16, 18, 31, 33, 35 |
provoacă formarea de veruci genitale și papiloame pe organele genitale |
30, 39, 40, 42, 43, 52, 55, 56, 57, 58, 59, 61, 62, 67, 68, 69, 70 |
cele mai periculoase tipuri de HPV care provoacă neoplasme care sunt clasificate drept precanceroase |
82 |
poate provoca cancer de col uterin |
58 și 66 |
prezintă un risc mediu carcinogen |
31, 45, 51, 56 și 66 |
sunt considerate foarte oncogene, deoarece pot provoca o tumoare canceroasă. HPV tip 51 este rar la bărbați, dar aceștia pot transmite infecția prin infectarea partenerilor lor. Aceste tipuri de HPV sunt adesea denumite HRC (Risc Carcinogen ridicat) |
Cum se transmite HPV?
Virusul papiloma se transmite doar de la persoană la persoană. Principala cale de transmitere este cea sexuală. Este foarte ușor să te infectezi cu el, deoarece particulele virale sunt neglijabile și, prin urmare, nici prezervativele nu protejează împotriva lor cu 100%, deși reduc oarecum riscul de transmitere. Este, de asemenea, posibilă infectarea prin sărut sau pe cale casnică. Nu este imun la infecția cu HPV și la copii (de obicei apare în timpul nașterii).
Virusul papiloma uman: simptome
Mulți oameni trăiesc cu boala de mult timp și nu sunt conștienți de prezența ei, în timp ce cu o viață sexuală activă sunt potențiali purtători. Cât durează perioada de incubație? De la 5 luni la câțiva ani. Cel mai adesea, boala este asimptomatică, iar după un anumit timp, organismul se vindecă singur.

Virușii sunt activați din diverse motive: scăderea imunității, boală, stres sever, după care se înmulțesc și se manifestă. Cel mai adesea, oamenii descoperă o problemă atunci când apar negi mici pe corp, care sunt principalul simptom al HPV.
Semnele indirecte ale virusului papiloma uman pot include:
- o senzație de prezență a unui corp străin în cavitatea bucală, faringe, laringe, esofag;
- durere în timpul actului sexual;
- spotting după act sexual (conform sexual);
- durere în timpul mișcărilor intestinale, urme de sânge proaspăt în fecale (cu localizare rectală).
Printre femei
Simptomele HPV la femei sunt apariția verucilor genitale. Acestea sunt formațiuni corporale plate sau mici ascuțite în interiorul vaginului, labiile externe. De asemenea, negi unici sau multipli pot apărea pe brațe, picioare, cap, gât și chiar în gură pe membrana mucoasă a limbii. Sunt în mare parte nedureroase. Oferă mai mult disconfort psihologic și estetic.
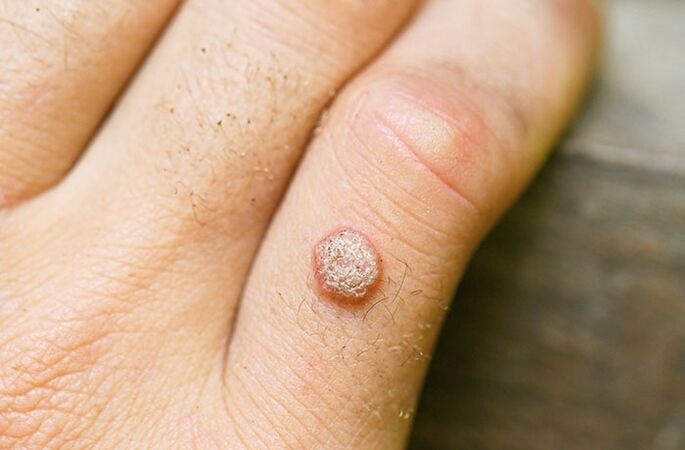
La bărbați
Când este infectat cu un virus periculos la bărbați, este posibilă papuloza penisului și a testiculelor. Este vorba de papiloame roz sau galbene care ies ușor în evidență deasupra pielii. Un alt simptom neplăcut al HPV la bărbați este boala Bowen. Acestea sunt formațiuni asemănătoare plăcilor roșii, creșteri pe glandul penisului. De asemenea, papiloamele pot apărea pe mâini, față, tălpi și alte părți ale corpului.
Diagnosticul papilomavirusului uman
Cea mai simplă metodă de diagnosticare este examinarea vizuală a pacientului. În plus, sunt efectuate o serie de teste pentru a identifica agentul patogen. Astăzi, există multe modalități precise de a identifica nu numai faptul însuși prezența papilomavirusului uman în sânge, ci și de a afla ce tip îi aparține - periculos sau inofensiv.
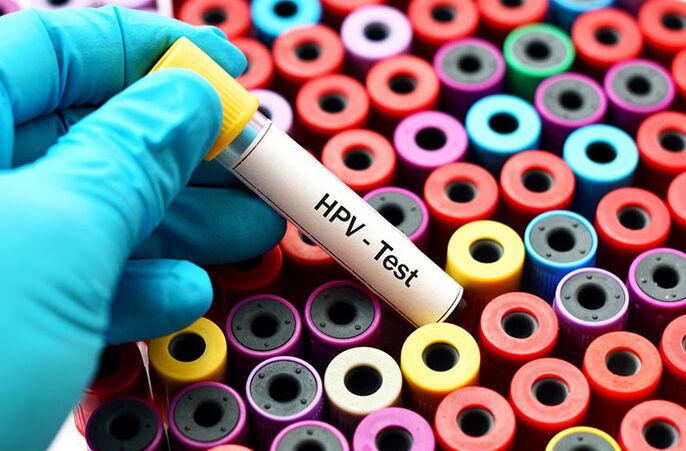
teste HPV
De obicei, un ginecolog, urolog sau dermatolog dă o trimitere pentru analize pe care pacientul trebuie să le treacă. Ce listă de teste pentru HPV ar trebui trecută:
- Histologie tisulară- metoda se bazează pe prelevarea unei mostre foarte mici de țesut, care se examinează cu ajutorul unui microscop pentru prezența celulelor afectate de virus.
- Colposcopie- examinarea vizuală a colului uterin cu ajutorul unui dispozitiv special (colposcop).
- PCR- o metodă pentru detectarea unui virus ADN în sânge, tampon de mucoasă sau urină. În cazuri rare, lichidul amniotic devine materialul pentru analiză. PCR ajută la determinarea încărcăturii virale totale (o măsură a severității bolii).
- Examen citologic- se prelevează un frotiu din colul uterin și apoi se examinează. Principalul criteriu pentru prezența infecției cu papilomavirus este prezența celulelor speciale - coilocite și diskeratocite.
Dar cel mai precis este testul Digene. Metoda a fost numită după corporația care a dezvoltat-o. Pentru cercetare, se ia un tampon din uretra sau canalul cervical. În timpul testului, sunt analizate fragmente de ADN, ceea ce determină tulpina virusului, concentrația acestuia și alți indicatori.
Virusul papiloma uman: tratament și medicamente
Mulți sunt interesați de: este posibil să se vindece HPV pentru totdeauna? Din păcate, nu există încă regimuri de tratament care ar putea ucide virusul cu o garanție de 100%. Alegerea metodei este determinată de tipul de HPV și de patologia pe care a provocat-o. De regulă, papilomavirusul uman este tratat cu medicamente, iar tumorile sunt îndepărtate chirurgical.
Antivirale
Medicamentele speciale pentru virusul papiloma uman blochează reproducerea acestuia și ajută la întărirea sistemului imunitar. Astfel de agenți antivirali sunt produși în diferite forme: tablete, soluții injectabile, creme și unguente, supozitoare rectale și vaginale.
Cele mai eficiente medicamente pentru HPV sunt:
- Balsam pe baza de extracte de plante care ajuta la indepartarea papiloamelor;
- Pulverizare cu acid glicirizic activat, utilizat împotriva tipurilor de virus foarte oncogene;
- Imunomodulator sub formă de pulbere pentru injecție intramusculară pe bază de peptidoglican acid din muguri de cartofi;
- Imunomodulator local cu interferon alfa-2b, utilizat împreună cu alte medicamente antivirale;
- Inozină atsedoben dimepranol - un imunostimulant sub formă de tablete;
- Agent imunomodulator și antiviral pe bază de aloferon-1, care ajută la eliminarea tipurilor oncogene și non-oncogene de HPV;
- Medicamentul, care are un efect imunomodulator antiviral local, ajută la infecțiile sexuale concomitente;
- Un stimulent antiseptic care poate fi utilizat extern. Literal mănâncă în țesuturile infectate și distruge microflora parazită.
Pe retea gasiti si multe retete de medicina traditionala impotriva HPV. Cu toate acestea, le puteți folosi doar după consultarea unui medic, altfel riscați să agravați situația.
Metode fizioterapeutice și chirurgicale
Cu simptome pronunțate ale papilomavirusului uman, tratamentul se efectuează prin metode fizioterapeutice sau prin intervenție chirurgicală. Următoarele proceduri vor ajuta la eliminarea neoplasmelor.
Terapia cu laser
Cu ajutorul unui laser, țesuturile neoplasmului sunt arse și vasele de sânge sunt cauterizate, ceea ce elimină riscul de infecții secundare și previne sângerarea. Cu toate acestea, sunt posibile consecințe precum arsuri termice severe și apariția unei răni umede.
Criodistrucție
Diverse neoplasme sunt expuse la azot lichid, drept urmare sunt distruse și dispar.
Radiochirurgie
Neoplasmele sunt îndepărtate prin expunerea la unde radio de înaltă frecvență.
Electrocoagularea
Papiloamele sunt arse de curent electric de înaltă frecvență. După ședință, la locul neoplasmului se formează o crustă, care se usucă și cade după câteva zile, iar pielea curată rămâne sub ea.
HPV și sarcina
HPV în corpul unei fete se manifestă de obicei atunci când sistemul imunitar este slăbit, inclusiv în timpul sarcinii. Activarea virusului în perioada nașterii unui copil se datorează și conținutului crescut de hormoni sexuali, la care reacționează. Multe femei se confruntă cu HPV pentru prima și ultima dată în timpul sarcinii.

Pot fi combinate în siguranță HPV și sarcina? În cele mai multe cazuri, pot, dar multe depind de tipul de virus. De exemplu, tipurile 6 și 11 de virus provoacă apariția verucilor genitale pe organele genitale ale mamei. Prezența lor poate provoca papilomatoză a laringelui la nou-născut. Cu toate acestea, o operație cezariană reduce probabilitatea de infecție de 5 ori.
Pentru a minimiza șansele de infecție în timpul sarcinii, ar trebui să vă pregătiți pentru aceasta. Este necesar să creșteți imunitatea și să treceți testele necesare, inclusiv testarea pentru HPV. Atunci planificarea sarcinii va avea succes. Dacă sunt identificate probleme, atunci aceasta înseamnă că trebuie să fii tratată înainte de concepție.
Prevenirea HPV
Metodele de prevenire a papilomavirusului uman includ o serie de recomandări clinice pe care fiecare adult ar trebui să le urmeze. Acestea includ:
- Controlul vieții sexuale - cea mai mare probabilitate de infecție apare cu o schimbare constantă a partenerilor. Merită să ne amintim că HPV se transmite și prin sex oral.
- Sex protejat - prezervativele nu garantează o protecție completă deoarece particulele de HPV sunt foarte mici și pot pătrunde în material. Dar, în majoritatea cazurilor, acestea reduc riscul de transmitere la minimum.
- Igiena personală – nu permiteți nimănui, nici măcar persoanelor pe care le cunoașteți, să vă folosească prosopul de corp.
- Vizite regulate la un ginecolog sau urolog - pe lângă efectuarea unei examinări, este necesar să se efectueze un screening HPV regulat (de exemplu, într-un laborator medical).

Vaccinul HPV
Vaccinarea ajută la întărirea sistemului imunitar, oferind protecție fiabilă împotriva papilomavirusului uman. Cel mai eficient este să o faci înainte de începerea activității sexuale. Până în prezent, au fost dezvoltate două vaccinuri pentru a proteja împotriva HPV:
- Un medicament eficient împotriva tipurilor 6, 11, 16 și 18 de virus este permis în majoritatea statelor, iar în unele dintre ele (Germania, SUA, Franța) este inclus în planul de vaccinare obligatorie.
- Medicamentul pentru prevenirea infecției cu 16 și 18 tipuri de HPV este în curs de studii clinice.
Vaccinarea se realizează în trei etape. Intervalul dintre prima și a doua injecție este de două luni, injecția finală se face după alte patru luni. Eficiența în cazul a trei injecții este de 95-100%.
Până în prezent, există dovezi că activitatea vaccinului este menținută o perioadă lungă de timp și nu este necesară revaccinarea. Printre efectele secundare în timpul introducerii vaccinului, roșeața și umflarea la locul injectării se disting o ușoară creștere a temperaturii corpului.
Organizația Mondială a Sănătății (OMS) constată eficacitatea și siguranța ridicată a vaccinării HPV. Întotdeauna este mai bine să previi o boală decât să o lupți mai târziu.



















